Za anatomsko strukturo venskega sistema spodnjih okončin je značilna velika variabilnost. Poznavanje posameznih značilnosti strukture venskega sistema igra pomembno vlogo pri ocenjevanju podatkov instrumentalnih preiskav in pri izbiri pravilne metode zdravljenja.
Vene spodnjih okončin delimo na površinske in globoke. Površinski venski sistem spodnjih okončin se začne od venskih pletežov prstov, ki tvorijo vensko mrežo hrbtnega dela stopala in kožnega hrbtnega loka stopala. Iz nje izvirajo medialne in lateralne robne vene, ki prehajajo v večjo in manjšo veno safeno. Velika vena safena je najdaljša vena v telesu, vsebuje od 5 do 10 parov zaklopk, njen normalni premer je 3-5 mm. Izvira v spodnji tretjini noge pred medialnim epikondilom in se dviga v podkožje noge in stegna. V dimeljskem predelu se velika vena safena izliva v femoralno veno. Včasih je velika safenska vena na stegnu in nogi lahko predstavljena z dvema ali celo tremi debli. Majhna safenska vena se začne v spodnji tretjini noge vzdolž njene stranske površine. V 25% primerov se izliva v poplitealno veno v območju poplitealne jame. V drugih primerih se lahko mala safena vena dvigne nad poplitealno foso in se izlije v femoralno, veliko veno safeno ali v globoko veno stegna.
Globoke vene hrbtnega dela stopala se začnejo z dorzalnimi metatarzalnimi venami stopala, ki se izlivajo v dorzalni venski lok stopala, od koder teče kri v sprednje tibialne vene. Na ravni zgornje tretjine noge se sprednja in zadnja tibialna vena združita in tvorita poplitealno veno, ki se nahaja lateralno in nekoliko posteriorno od istoimenske arterije. V območju poplitealne jame se mala safenska vena in vene kolenskega sklepa izlivajo v poplitealno veno. Globoka vena stegna se običajno izliva v femoralno veno 6-8 cm pod dimeljsko gubo. Nad dimeljsko vezjo ta žila prejme epigastrično veno, globoko veno, ki obdaja ilium, in preide v zunanjo iliakalno veno, ki se združi z notranjo iliakalno veno v sakroiliakalnem sklepu. Parna skupna iliakalna vena se začne po sotočju zunanje in notranje iliakalne vene. Desna in leva skupna iliakalna vena se združita in tvorita spodnjo votlo veno. Je velika posoda brez zaklopk, dolga 19-20 cm in premera 0,2-0,4 cm. Spodnja votla vena ima parietalne in visceralne veje, skozi katere teče kri iz spodnjih okončin, spodnjega dela trupa, trebušnih organov in male medenice.
Perforantne (komunikacijske) vene povezujejo globoke vene s površinskimi. Večina jih ima zaklopke, ki se nahajajo suprafascialno in zaradi katerih se kri premika iz površinskih ven v globoke. Obstajajo neposredne in posredne perforantne vene. Direktni neposredno povezujejo globoko in površinsko vensko mrežo, indirektni pa posredno, torej se najprej izlijejo v mišično veno, ta pa v globoko veno.
Velika večina perforantnih ven izhaja iz pritokov in ne iz debla velike vene safene. Pri 90% bolnikov je nesposobnost perforantnih ven medialne površine spodnje tretjine noge. Na spodnjem delu noge se najpogosteje opazi nezmožnost perforantnih Cockettovih ven, ki povezujejo zadnjo vejo velike vene safene (Leonardova vena) z globokimi venami. V srednji in spodnji tretjini stegna so običajno 2-4 najbolj trajne perforantne vene (Dodd, Gunter), ki neposredno povezujejo deblo velike vene safene s femoralno veno. Pri varikozni transformaciji male safenske vene najpogosteje opazimo nesposobne komunicirajoče vene srednje, spodnje tretjine noge in v predelu lateralnega malleolusa.
Klinični potek bolezni
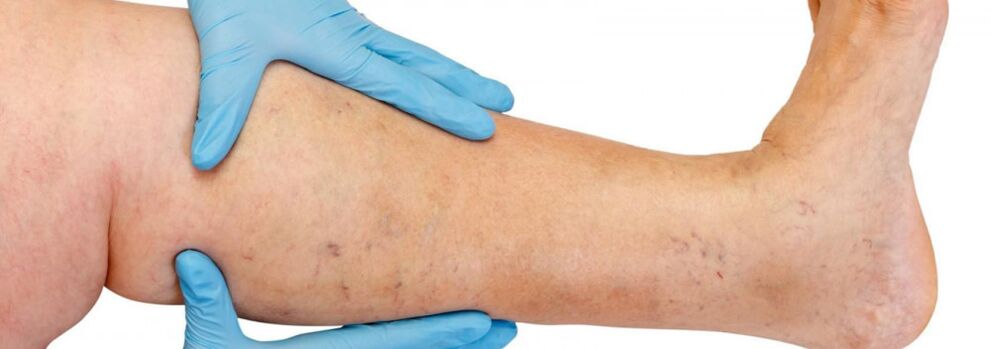
Večinoma se krčne žile pojavljajo v sistemu velike vene safene, redkeje v sistemu male vene safene in se začnejo s pritoki venskega debla na nogah. Naravni potek bolezni v začetni fazi je precej ugoden; prvih 10 let ali več, razen kozmetične napake, pacientov morda nič ne moti. Kasneje, če ni pravočasnega zdravljenja, se začnejo pojavljati pritožbe glede občutka teže, utrujenosti v nogah in njihovega otekanja po telesni aktivnosti (dolga hoja, stanje) ali popoldne, zlasti v vroči sezoni. Večina pacientov toži o bolečinah v nogah, vendar je ob natančnem izpraševanju mogoče ugotoviti, da gre ravno za občutek polnosti, teže in polnosti v nogah. S celo kratkim počitkom in dvignjenim položajem uda se resnost občutkov zmanjša. Ti simptomi so značilni za vensko insuficienco v tej fazi bolezni. Če govorimo o bolečini, je treba izključiti druge vzroke (arterijska insuficienca spodnjih okončin, akutna venska tromboza, bolečine v sklepih itd.). Kasnejše napredovanje bolezni poleg povečanja števila in velikosti razširjenih ven vodi v pojav trofičnih motenj, pogosto zaradi pridruževanja nesposobnih perforantnih ven in pojava valvularne insuficience globokih ven.
V primeru insuficience perforantnih ven so trofične motnje omejene na katero koli površino noge (lateralno, medialno, posteriorno). Trofične motnje se v začetni fazi kažejo z lokalno hiperpigmentacijo kože, nato pa pride do zadebelitve (induracije) podkožnega maščobnega tkiva do razvoja celulita. Ta proces se konča z nastankom ulcerozno-nekrotičnega defekta, ki lahko doseže premer 10 cm ali več in sega globoko v fascijo. Tipično mesto pojava venskih trofičnih ulkusov je območje medialnega malleola, vendar je lokalizacija razjed na spodnjem delu noge lahko različna in večkratna. Na stopnji trofičnih motenj se pojavi hudo srbenje in pekoč občutek na prizadetem območju; Nekateri bolniki razvijejo mikrobni ekcem. Bolečina v območju razjede morda ni izražena, čeprav je v nekaterih primerih intenzivna. Na tej stopnji bolezni postane teža in otekanje v nogi stalna.
Diagnoza krčnih žil
Še posebej težko je diagnosticirati predklinični stadij krčnih žil, saj tak bolnik morda nima krčnih žil na nogah.
Pri takšnih bolnikih se napačno zavrne diagnoza krčnih žil na nogah, čeprav obstajajo simptomi krčnih žil, znaki, da ima bolnik sorodnike s to boleznijo (dedna nagnjenost) in ultrazvočni podatki o začetnih patoloških spremembah v venskem sistemu.
Vse to lahko privede do zamude rokov za optimalen začetek zdravljenja, nastanka ireverzibilnih sprememb v venski steni in razvoja zelo resnih in nevarnih zapletov krčnih žil. Šele ko je bolezen prepoznana v zgodnji predklinični fazi, je mogoče z minimalnimi terapevtskimi učinki na krčne žile preprečiti patološke spremembe v venskem sistemu nog.
Izogibati se različnim vrstam diagnostičnih napak in postaviti pravilno diagnozo je mogoče le po temeljitem pregledu bolnika s strani izkušenega specialista, pravilni razlagi vseh njegovih pritožb, podrobni analizi zgodovine bolezni in čim večjih informacijah o stanju venskega sistema nog, pridobljenih z uporabo najsodobnejše opreme (instrumentalne diagnostične metode).
Včasih se izvede dupleksno skeniranje, da se določi natančna lokacija perforantnih ven, pri čemer se v barvni kodi identificira venovenski refluks. V primeru insuficience ventilov se njihovi ventili med Valsavinim manevrom ali kompresijskimi testi popolnoma prenehajo zapirati. Insuficienca ventila vodi do pojava venovenoznega refluksa, visokega, skozi nesposoben safenofemoralni spoj, in nizkega, skozi nesposobne perforantne vene noge. S to metodo je mogoče posneti povratni tok krvi skozi prolapsirane lističe nesposobne zaklopke. Zato je diagnoza večstopenjska oziroma večnivojska. V normalnih razmerah se diagnoza postavi po ultrazvočni diagnostiki in pregledu pri flebologu. V posebej težkih primerih pa je treba pregled opraviti postopoma.
- Najprej temeljit pregled in zaslišanje opravi kirurg flebolog;
- če je potrebno, se bolnik pošlje na dodatne instrumentalne raziskovalne metode (dupleksno angioskeniranje, fleboscintigrafija, limfoscintigrafija);
- bolnikom s sočasnimi boleznimi (osteohondroza, varikozni ekcem, limfovenska insuficienca) je na voljo posvetovanje z vodilnimi specialisti za te bolezni) ali dodatne raziskovalne metode;
- vsi pacienti, ki potrebujejo operacijo, se najprej posvetujejo z operativnim kirurgom in po potrebi z anesteziologom.
Zdravljenje
Konzervativno zdravljenje je indicirano predvsem za bolnike, ki imajo kontraindikacije za kirurško zdravljenje: zaradi splošnega stanja, z rahlo razširitvijo žil, ki povzroča le kozmetične nevšečnosti, ali če je kirurški poseg zavrnjen. Konzervativno zdravljenje je namenjeno preprečevanju nadaljnjega razvoja bolezni. V teh primerih je treba bolnikom svetovati, naj prizadeto površino povijejo z elastičnim povojem ali nosijo elastične nogavice, občasno postavijo noge v vodoravni položaj in izvajajo posebne vaje za stopalo in spodnji del noge (fleksije in ekstenzije v gležnju in kolenskih sklepih), da aktivirajo mišično-vensko črpalko. Elastična kompresija pospeši in poveča pretok krvi v globokih venah stegna, zmanjša količino krvi v safenskih venah, prepreči nastanek edema, izboljša mikrocirkulacijo in pomaga normalizirati presnovne procese v tkivih. Previjanje je treba začeti zjutraj, preden vstanemo iz postelje. Povoj se uporablja z rahlo napetostjo od prstov do stegna, z obveznim prijemom pete in gležnja. Vsak naslednji krog povoja mora prekrivati prejšnjega za polovico. Priporočljiva je uporaba certificiranih medicinskih pletenin z individualno izbiro stopnje kompresije (od 1 do 4). Bolniki naj nosijo udobne čevlje s trdimi podplati in nizkimi petami, izogibajo se dolgotrajnemu stanju, težkemu fizičnemu delu ter delu v vročih in vlažnih prostorih. Če mora pacient zaradi narave delovne dejavnosti dolgo časa sedeti, je treba noge postaviti v dvignjen položaj, tako da pod noge postavijo posebno stojalo potrebne višine. Priporočljivo je, da vsakih 1-1,5 ure malo hodite ali stojite na prstih 10-15 krat. Posledično krčenje telečjih mišic izboljša prekrvavitev in poveča venski odtok. Med spanjem morajo biti vaše noge postavljene v dvignjen položaj.
Bolnikom svetujemo, da omejijo vnos vode in soli, normalizirajo telesno težo, občasno jemljejo diuretike in zdravila, ki izboljšajo venski tonus. Glede na indikacije so predpisana zdravila, ki izboljšajo mikrocirkulacijo v tkivih. Za zdravljenje je priporočljivo uporabljati nesteroidna protivnetna zdravila.
Fizikalna terapija igra pomembno vlogo pri preprečevanju krčnih žil. Pri nezapletenih oblikah so koristni vodni postopki, zlasti plavanje, tople (ne višje od 35 °) kopeli za noge s 5-10% raztopino kuhinjske soli.
Kompresijska skleroterapija
O indikacijah za injekcijsko terapijo (skleroterapijo) krčnih žil se še vedno razpravlja. Metoda je sestavljena iz vnosa sklerozirajočega sredstva v razširjeno veno, njenega nadaljnjega stiskanja, opustošenja in sklerozacije. Sodobna zdravila, ki se uporabljajo za te namene, so dokaj varna, to pomeni, da pri ekstravazalnem dajanju ne povzročajo nekroze kože ali podkožja. Nekateri specialisti uporabljajo skleroterapijo za skoraj vse oblike krčnih žil, drugi pa metodo popolnoma zavračajo. Najverjetneje je resnica nekje na sredini in za mlade ženske z začetnimi stadiji bolezni je smiselno uporabiti injekcijsko metodo zdravljenja. Edina stvar je, da jih je treba opozoriti na možnost ponovitve (večja kot pri kirurškem posegu), potrebo po nenehnem dolgotrajnem nošenju pritrdilnega kompresijskega povoja (do 3-6 tednov) in verjetnosti, da bo za popolno sklerozacijo žil potrebnih več sej.
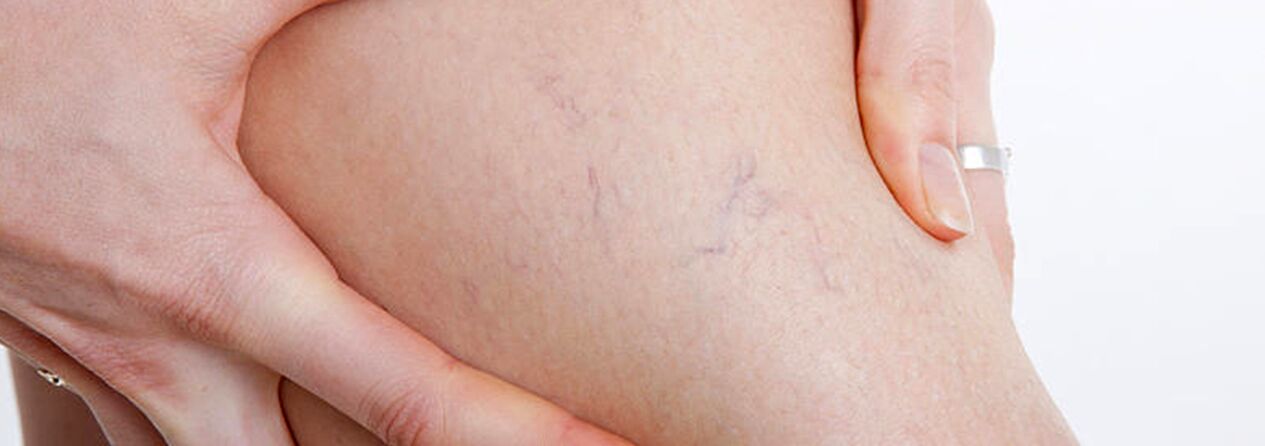
V skupino bolnikov s krčnimi venami je treba vključiti bolnike s teleangiektazijami ("pajkaste vene") in mrežasto dilatacijo malih safenskih ven, saj so vzroki za nastanek teh bolezni enaki. V tem primeru lahko skupaj s skleroterapijo tudi perkutana laserska koagulacija, vendar šele po izključitvi poškodbe globokih in perforantnih ven.
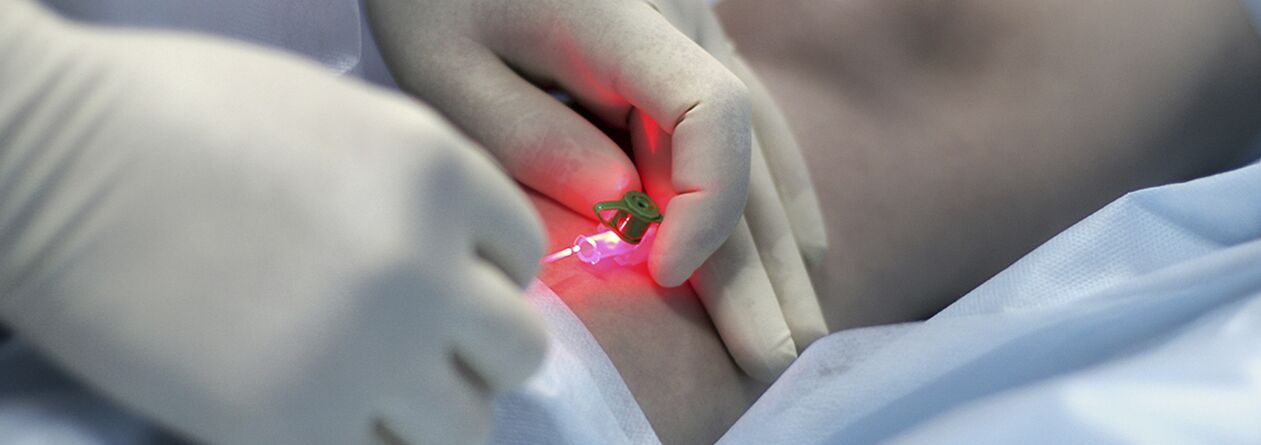
Perkutana laserska koagulacija (PLC)
To je metoda, ki temelji na principu selektivne fotokoagulacije (fototermolize), ki temelji na različni absorpciji laserske energije s strani različnih snovi v telesu. Posebnost metode je brezkontaktna narava te tehnologije. Glava za fokusiranje koncentrira energijo v krvno žilo v koži. Hemoglobin v posodi selektivno absorbira laserske žarke določene valovne dolžine. Pod delovanjem laserja pride do uničenja endotelija v lumnu posode, kar povzroči lepljenje sten posode.
Učinkovitost PLK je neposredno odvisna od globine prodiranja laserskega sevanja: globlje kot je žila, daljša mora biti valovna dolžina, zato ima PLK precej omejene indikacije. Pri žilah s premerom nad 1,0-1,5 mm je najučinkovitejša mikroskleroterapija. Glede na obsežno in razvejano porazdelitev pajkastih žil na nogah in spremenljivega premera žil se trenutno aktivno uporablja kombinirana metoda zdravljenja: na prvi stopnji se izvaja skleroterapija žil s premerom več kot 0,5 mm, nato pa se z laserjem odstranijo preostale "zvezdice" manjšega premera.
Poseg je praktično neboleč in varen (ne uporabljamo hlajenja kože in anestetikov), saj svetloba aparata spada v vidni del spektra, valovna dolžina svetlobe pa je zasnovana tako, da voda v tkivih ne vre in pacient ne dobi opeklin. Pri bolnikih z visoko občutljivostjo na bolečino je priporočljiva predhodna uporaba kreme z lokalnim anestetičnim učinkom. Eritem in oteklina izzvenita v 1-2 dneh. Po tečaju, približno dva tedna, lahko nekateri bolniki občutijo temnenje ali posvetlitev tretiranega področja kože, ki nato izgine. Pri ljudeh s svetlo poltjo so spremembe skoraj neopazne, pri bolnikih s temno poltjo ali močno porjavelostjo pa je tveganje za tako prehodno pigmentacijo precej veliko.
Število posegov je odvisno od kompleksnosti primera – žile so različno globoke, lezije so lahko manjše ali zavzemajo precej veliko površino kože, običajno pa niso potrebne več kot štiri seje laserske terapije (po 5-10 minut). Največji rezultat v tako kratkem času je dosežen zaradi edinstvene "kvadratne" oblike svetlobnega impulza naprave; poveča njegovo učinkovitost v primerjavi z drugimi napravami, zmanjša tudi možnost stranskih učinkov po posegu.
Kirurško zdravljenje
Kirurški poseg je edina radikalna metoda zdravljenja bolnikov s krčnimi venami spodnjih okončin. Namen operacije je odpraviti patogenetske mehanizme (vensko-venski refluks). To dosežemo z odstranitvijo glavnih debel velike in male vene safene in ligiranjem nesposobnih komunikacijskih ven.
Kirurško zdravljenje krčnih žil ima stoletno zgodovino. Prej, in mnogi kirurgi to še vedno počnejo, so uporabljali velike reze vzdolž krčnih žil in splošno ali spinalno anestezijo. Sledi po taki "mini flebektomiji" ostanejo vseživljenjski opomin na operacijo. Prve operacije na venah (po Schadeju, po Madelungu) so bile tako travmatične, da je škoda zaradi njih presegla škodo zaradi krčnih žil.
Leta 1908 je ameriški kirurg Babcock iznašel metodo vlečenja podkožne vene s togo kovinsko sondo z olivo. V izboljšani obliki se ta kirurški poseg za odstranjevanje krčnih žil še vedno uporablja v številnih javnih bolnišnicah. Krčne žile se po predlogu kirurga Narata odstranjujejo z ločenimi rezi. Tako se klasična flebektomija imenuje metoda Babcock-Narat. Flebektomija po Babcock-Naratu ima slabosti - velike brazgotine po operaciji in oslabljena občutljivost kože. Delovna sposobnost je zmanjšana za 2-4 tedne, zaradi česar bolniki težko pristanejo na kirurško zdravljenje krčnih žil.
Flebologi so razvili edinstveno tehnologijo za zdravljenje krčnih žil v enem dnevu. Kompleksni primeri se operirajo z uporabo kombinirana tehnologija. Glavna velika varikozna debla odstranimo z inverznim stripingom, ki vključuje minimalen poseg skozi mini zareze (od 2 do 7 mm) kože, ki praktično ne puščajo brazgotin. Uporaba minimalno invazivne tehnike vključuje minimalno travmo tkiva. Rezultat te operacije je odprava krčnih žil z odličnim estetskim rezultatom. Kombinirano kirurško zdravljenje se izvaja v popolni intravenski ali spinalni anesteziji z maksimalnim časom hospitalizacije do 1 dneva.
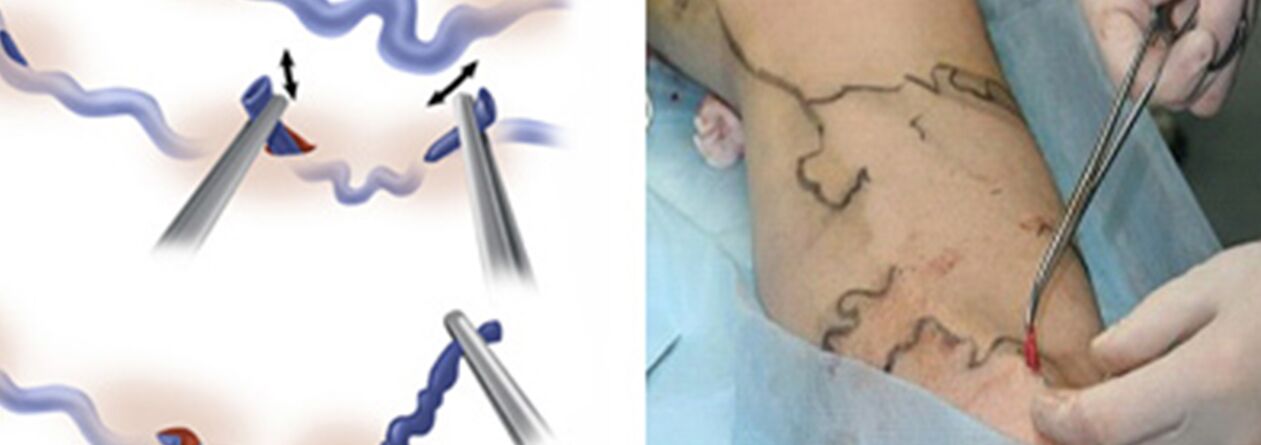
Kirurško zdravljenje vključuje:
- Krosektomija - prečkanje mesta, kjer se deblo velike vene safene izliva v globoki venski sistem;
- Stripping je odstranitev delca krčne žile. Odstrani se samo krčna žila in ne cela (kot pri klasični različici).
Pravzaprav miniflebektomija zamenjala tehniko Narat za odstranjevanje krčnih žil magistralnih ven. Predhodno so vzdolž poteka varic naredili kožne reze od 1-2 do 5-6 cm, skozi katere so izolirali in odstranili vene. Želja, da bi izboljšali kozmetični rezultat posega in da bi lahko odstranili žile ne s tradicionalnimi rezi, temveč z mini rezi (punkcijami), je zdravnike prisilila, da so razvili orodja, ki jim omogočajo skoraj isto stvar z minimalno napako na koži. Tako so se pojavili kompleti "kavljev" za flebektomijo različnih velikosti in konfiguracij ter posebne lopatice. In namesto običajnega skalpela so se za prebadanje kože začeli uporabljati skalpeli z zelo ozkim rezilom ali igle precej velikega premera (na primer igla za jemanje venske krvi za analizo s premerom 18G). V idealnem primeru je sledi vboda s takšno iglo po določenem času praktično nevidna.
Nekatere oblike krčnih žil se zdravijo ambulantno v lokalni anesteziji. Minimalna travma med miniflebektomijo in nizko tveganje posega omogočata izvedbo te operacije v dnevni bolnišnici. Po minimalnem opazovanju v kliniki po operaciji lahko bolnika sami pošljejo domov. V pooperativnem obdobju se vzdržuje aktiven življenjski slog, spodbuja se aktivna hoja. Začasna nezmožnost za delo običajno ne traja več kot 7 dni, nato je možno nastopiti delo.
Kdaj se uporablja mikroflebektomija?
- Ko je premer varikoznih debla velike ali majhne saphenous vene več kot 10 mm;
- Po prebolelem tromboflebitisu glavnega podkožnega debla;
- Po rekanalizaciji debla po drugih vrstah zdravljenja (EVLT, skleroterapija);
- Odstranitev zelo velikih posameznih krčnih žil.
Lahko je samostojna operacija ali pa je del kombiniranega zdravljenja krčnih žil v kombinaciji z laserskim zdravljenjem žil in skleroterapijo. Taktika uporabe se določi individualno, vedno ob upoštevanju rezultatov ultrazvočnega dupleksnega skeniranja pacientovega venskega sistema. Z mikroflebetomijo odstranimo iz različnih razlogov spremenjene žile različnih lokacij, tudi na obrazu. Profesor Varadi iz Frankfurta je razvil svoje priročne instrumente in oblikoval osnovne postulate sodobne mikroflebektomije. Varadijeva metoda flebektomije zagotavlja odlične kozmetične rezultate brez bolečin in hospitalizacije. To je zelo mukotrpno, skoraj nakitno delo.
Po operaciji na venah
Pooperativno obdobje po običajni "klasični" flebektomiji je precej boleče. Včasih so zaskrbljujoči veliki hematomi in pojavi se oteklina. Celjenje ran je odvisno od kirurške tehnike flebologa; včasih pride do uhajanja limfe in dolgotrajne tvorbe opaznih brazgotin; pogosto po veliki flebektomiji ostane izguba občutljivosti v predelu pete.
Nasprotno pa po miniflebektomiji ran ni treba šivati, saj gre le za vbode, ni bolečine, v praksi pa ni opaziti poškodbe kožnih živcev. Vendar pa takšne rezultate flebektomije dosežejo le zelo izkušeni flebologi.























